Cosa è l’ipotiroidismo?
L’ipotiroidismo o insufficienza tiroidea è una patologia in cui la funzione della ghiandola tiroidea è compromessa, con conseguente deficit degli ormoni tiroidei, triiodotironina e tiroxina. La ghiandola tiroidea non è in grado di sintetizzare una quantità di ormoni tiroidei adeguata al fabbisogno dell’organismo e questo comporta una riduzione generalizzata di tutti quei processi metabolici ad essa collegati.
Carenza di iodio
Nonostante oggi in Svizzera la carenza di iodio sia rara grazie all’aggiunta di iodio nel sale da cucina, l’ipofunzione da carenza di iodio resta il problema più diffuso delle disfunzioni tiroidee e interessa un terzo circa di tutti i casi mondiali. Particolarmente a rischio sono le donne in gravidanza. Una carenza di iodio in gravidanza può causare aborti e malformazioni congenite, che causano ritardi nello sviluppo fisico e mentale del bambino (cretinismo). Nel 18° e 19° secolo in Svizzera i casi di cretinismo erano molto comuni nelle Alpi, dove il suolo è particolarmente povero di iodio.
Dal 1920 in Svizzera si è provveduto perciò ad arricchire di iodio il sale da cucina, al fine di prevenire le gravi conseguenze dovute alla carenza di questo microelemento essenziale. Il sale da cucina è arricchito con 25 milligrammi di ioduro di potassio per chilogrammo di sale. Dagli anni ’70 sono stati aggiunti al sale da cucina anche 100 milligrammi di fluoro per chilo di sale. Il fluoro è importante per la salute dei denti.
Nel caso di assunzione insufficiente di iodio attraverso l’alimentazione, la tiroide non produce più quantità adeguate di tiroxina (T4) e di triiodotironina (T3). La carenza iodica causa una produzione insufficiente degli ormoni T4 e T3. A breve termine il corpo compensa con la ghiandola pituitaria la quale, attraverso il meccanismo di feedback, aumenta la produzione dell’ormone TSH, tentando così di stimolare la sintesi degli ormoni T3/T4.
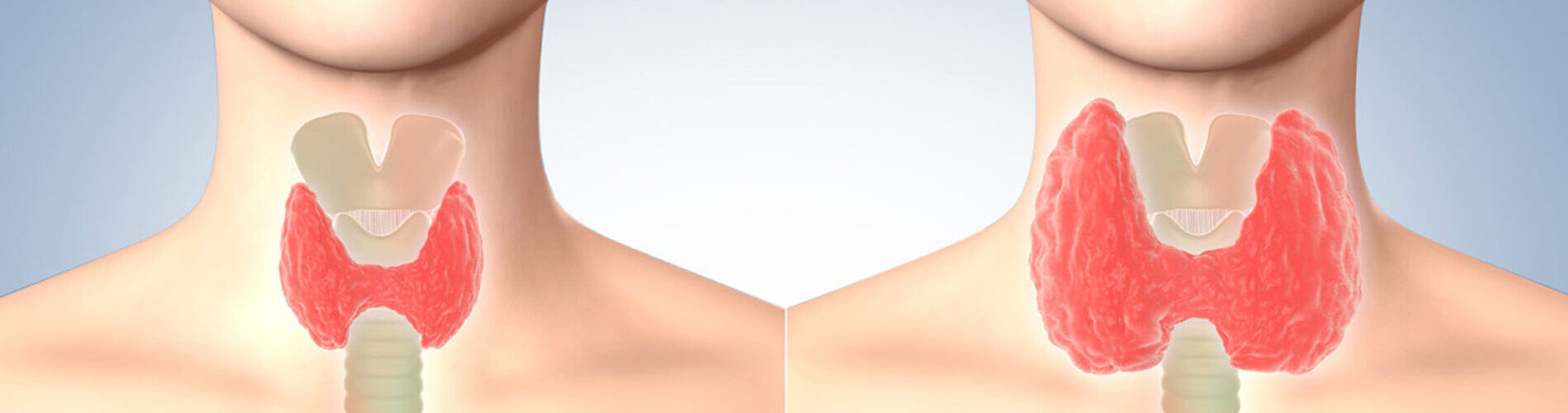
In caso di carenza di iodio persistente, i livelli di T3/T4 restano bassi stimolando la ghiandola pituitaria a rilasciare il TSH in modo quasi illimitato. Ciò induce la crescita del tessuto tiroideo e la formazione del gozzo.
Il gozzo può regredire, se curato per tempo con l’assunzione di iodio. Per la regressione del gozzo viene somministrata anche la levotiroxina per via orale (T4 sotto forma di compresse, capsule molli o gocce), che inibisce la produzione e il rilascio di TSH nella ghiandola pituitaria e dunque anche la crescita del tessuto tiroideo. Se il gozzo, indotto da carenza iodica, resta ingrossato per un lungo periodo di tempo, non regredisce più. In questi casi è necessario ricorrere all’intervento di ablazione totale della ghiandola, e questo per motivi funzionali ed estetici.
Dopo l’asportazione della tiroide è necessario assumere, per tutta la vita, una terapia ormonale sostitutiva degli ormoni T3 e T4. In caso di ipotiroidismo, però, di regola la sostituzione ormonale è garantita solo dalla levotiroxina (T4), poiché è l’ormone più importante in termini di quantità e resta nel corpo molto più a lungo rispetto alla triiodotironina (T3).
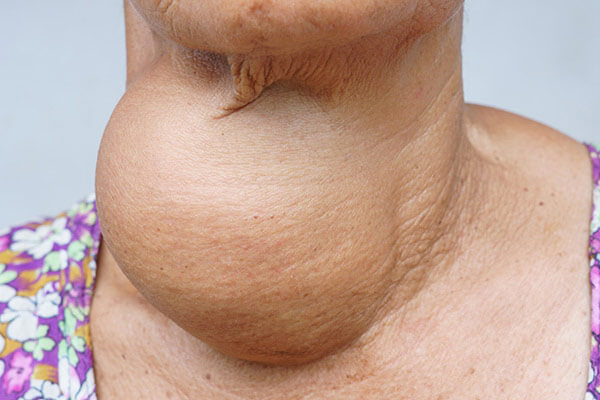
Iodocarenza e tireopatie in gravidanza
Da quasi cent’anni il sale da cucina viene arricchito di iodio, poiché il suolo svizzero, in quanto paese alpino, è povero di iodio. Da quel momento in poi, i casi riscontrati nel 19° secolo sono drasticamente diminuiti. Oggi, tuttavia, il problema della iodocarenza sembra essere riapparso nella popolazione, a causa della rinuncia al sale per motivi di salute (ipertensione, diete, malattie, ecc.). Le donne in età fertile dovrebbero prestare particolare attenzione a questo problema.
La carenza iodica in gravidanza può avere conseguenze gravi sul feto e sul neonato: può provocare un’interruzione indesiderata della gravidanza (aborto), scarsa crescita o ritardo mentale nel neonato. Per lo sviluppo sano del feto non è essenziale solo lo iodio, ma anche tutte le vitamine, in particolare le vitamine B9 e B12, che sono fondamentali per lo sviluppo del sistema nervoso del feto. In gravidanza aumenta la necessità di iodio e, in caso di carenza, sia la madre che il feto possono sviluppare una condizione di ipotiroidismo. È molto importante che non si manifesti un’ipofunzione tiroidea in gravidanza. Il feto o il neonato, infatti, potrebbero riportare dei danni.
Per questo motivo è necessario un attento monitoraggio della funzione tiroidea delle donne in gravidanza. Spesso, per il controllo e la regolazione della funzione tiroidea durante la gravidanza vengono fissati valori target di TSH ancora più bassi: invece di 4,0 mU / L vengono talvolta adottati valori di TSH inferiori a 2,5 mU / L per garantire che i livelli di tiroxina (T4) e di triiodotironina (T3) siano sufficienti per lo sviluppo fetale. La produzione di TSH viene soppressa con l’aumento del dosaggio (compresse, capsule molli, gocce) di levotiroxina (T4), finché la ghiandola pituitaria riduce la secrezione di TSH (vedi inoltre capitolo sulla tiroide).
In gravidanza è dunque di estrema importanza accertare la diagnosi di sospetto ipotiroidismo subclinico (ipofunzione tiroidea), in cui i valori nel sangue di T4/T3 sono al limite inferiore della norma, mentre i valori dell’ormone TSH (ormone tireotropo) sono leggermente aumentati. Le gestanti che, all’inizio della gravidanza, registrano dei valori simili devono assolutamente discutere i passi successivi da compiere con il proprio medico curante, per prevenire una possibile carenza di tiroxina (T4).

La tiroidite di Hashimoto
La tiroidite di Hashimoto è un processo infiammatorio della tiroide, causato dal sistema immunitario (malattia autoimmune). Si tratta di una malattia rara, che affligge 3 persone su 1000. Per ragioni tuttora sconosciute, l’organismo produce degli anticorpi contro la tiroide, che causano l’infiammazione e la distruzione progressiva del tessuto tiroideo.
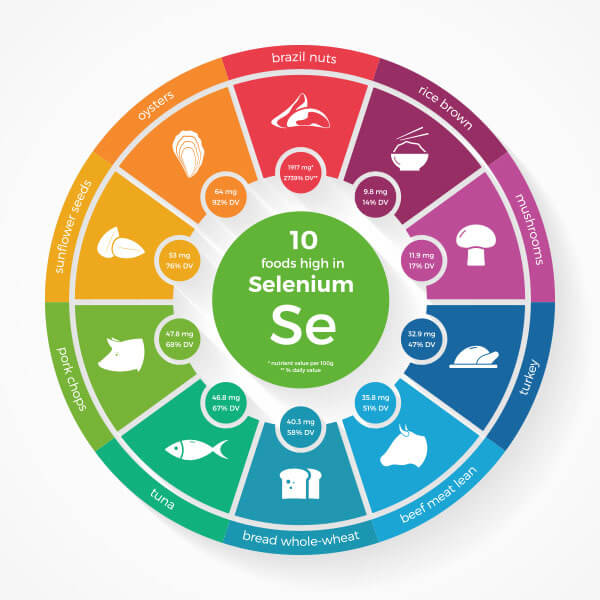
Tra le possibili cause dello sviluppo della tiroidite di Hashimoto sono da considerare la predisposizione genetica e alcune infezioni virali e batteriche. Da notare è il fatto che la tiroidite di Hashimoto colpisce soprattutto le donne (con una prevalenza di 10 donne per 1 uomo), in genere in età compresa tra 30 e 50 anni. Per la prevenzione si consiglia, tra l’altro, l’assunzione di quantità sufficienti di iodio e di selenio, poiché questi oligoelementi stimolano la produzione di ormoni tiroidei.
I meccanismi esatti che portano alla distruzione del tessuto tiroideo non sono ancora noti nei dettagli. Sembra che si formino delle immunoglobuline (anticorpi) che reagiscono contro le proteine specifiche della tiroide (ad es. tireoperossidasi, tireoglobulina, recettori del TSH), le riconoscono come estranee al corpo e quindi le distruggono. Come spesso accade, la reazione immunitaria è seguita da infiammazione e gonfiore del tessuto interessato. Questo capita anche nella tiroidite di Hashimoto, con la formazione del gozzo (rigonfiamento della ghiandola tiroide).
Per porre la diagnosi di tiroidite di Hashimoto bisogna determinare i valori di TSH, T4 e T3 presenti nel sangue. La tiroidite di Hashimoto causa la distruzione delle cellule tiroidee e induce un decremento della tiroxina (T4) e della triiodotironina (T3) nel sangue e un incremento dei valori di TSH. Si tratta quindi di ipotiroidismo conclamato (ipofunzione della ghiandola tiroidea). Per la diagnosi definitiva, tuttavia, è necessario verificare la presenza di anticorpi nel sangue. In caso di tiroidite di Hashimoto si trovano i tipici anticorpi contro il tessuto tiroideo (anticorpi tireoperossidasi). Alla luce di questo risultato e di un’ecografia tiroidea è possibile formulare una diagnosi sicura. Poiché la tiroidite di Hashimoto è particolarmente diffusa tra le donne in età fertile, bisogna prestare particolare attenzione all’esordio della malattia, che si accompagna generalmente a sintomi aspecifici, quali stanchezza, umore depressivo o dolori diffusi, per poter intraprendere immediatamente una terapia appropriata.
La terapia della tiroidite di Hashimoto è simile a quella adottata per la cura dell’ipotiroidismo (ipofunzione tiroidea): la terapia convenzionale adottata per tutta la vita consiste nella somministrazione orale di levotiroxina (T4). Poiché la tiroidite di Hashimoto colpisce principalmente le giovani donne in età fertile, è consigliabile impostare il valore target di TSH più basso del solito, per garantire al feto un apporto ormonale sufficiente di T4/T3 (valori TSH < 3 mU/L, invece di < 4 mU/L), aumentando quindi gradualmente la dose di levotiroxina (T4) finché il TSH è < 3 mU/L. La ghiandola tiroidea dev’essere monitorata attentamente dagli specialisti, in caso di tiroidite di Hashimoto, e comunque sempre in gravidanza.